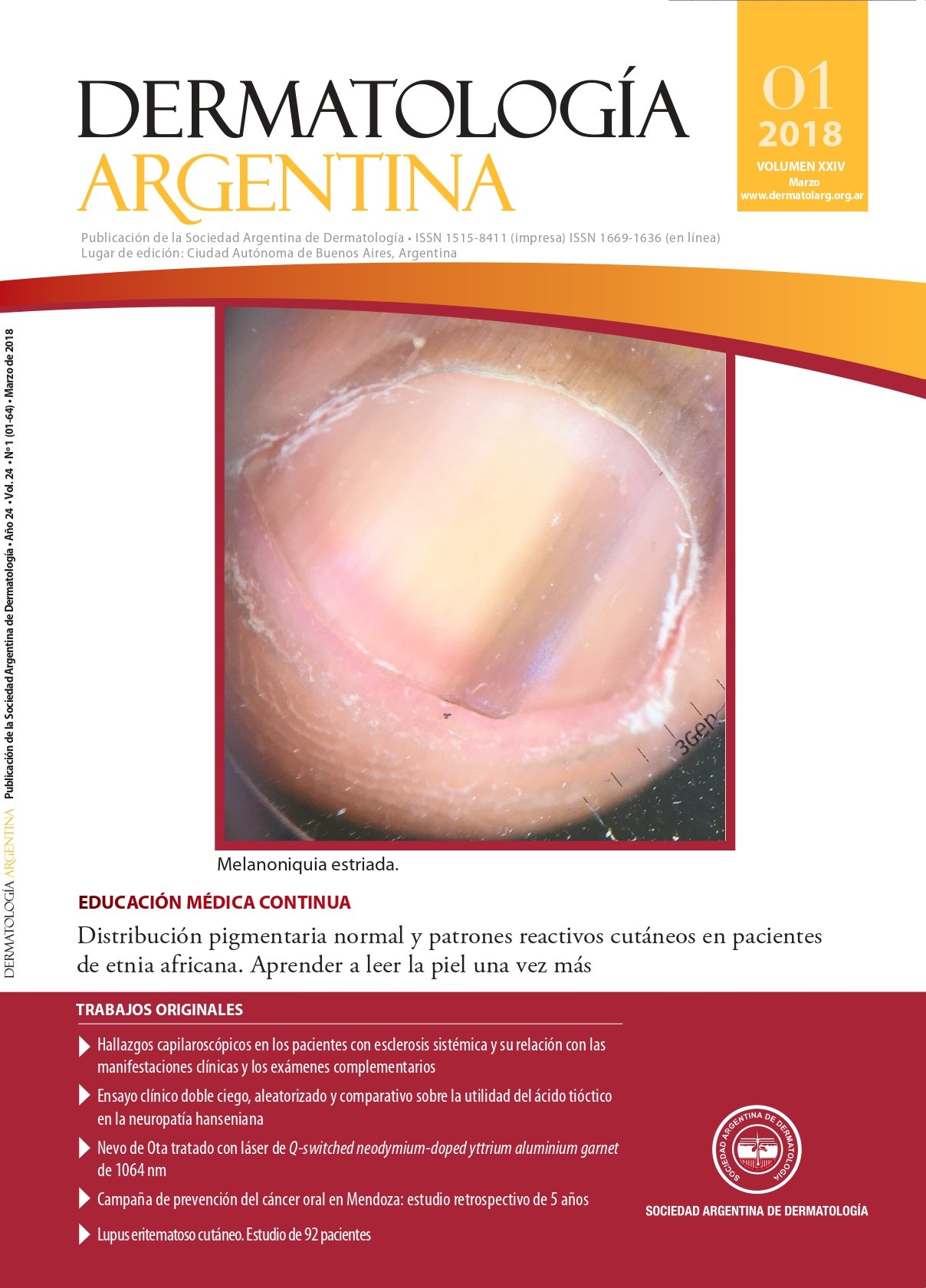
Distribution of normal pigment and skin reactive patterns in African ethnicity patients. Learn to read the skin once again
Keywords:
African ethnicity, cutaneous pigmentation, skin reactive patternsAbstract
The African population migration to Latin America in the recent decades, develops a challenge for dermatologists who treat pathologies in Caucasians or native peoples. Therefore, the African ethnicity provides a new way of approaching the dermatology. The peculiar mucocutaneous and appendages pigmentation is related to the overproduction of melanin and melanosomes dispersion. The absence of erythema, the pigmentary lability, either with hypo- or post-inflammatory hyperpigmentation and the development of particular cutaneous reaction patterns, make it difficult for inexperienced dermatologists, and they could lead to diagnostic errors and inadequate therapies. This article describes the normal variations of cutaneous pigmentation and the frequent reaction patterns related to black skin dermatosis.
References
I. Marín D, Del Pozo A. Pigmentación de la piel (I). Melaninas: conceptos generales e implicaciones cosméticas. OFFRAM 2005;24:116-118.
II. Moreno Ribera N. Características y dermatosis propias de la piel oscura. Med Cutan Iber Lat Am 2016;44:11-23.
III. Taylor SC. Skin of color: Biology, structure, function, and implications for dermatologic disease. J Am Acad Dermatol2002;46:S41–62.
IV. Badreshia-Bansal S, Taylor SC. Chapter 12: The structure and function of skin of color, en: Kelly AP, Taylor SC. Dermatology for skin of color. McGraw-Hill, Nueva York, 2009:71-77.
V. Somani VK, Razvi F, Sita VNVL. Pigmentary demarcation lines over the face. Indian J Dermatol Venereol Leprol 2004;70:336-341.
VI. James WD, Carter JM, Rodman OG. Pigmentary demarcation lines: a population survey. J Am Acad Dermatol 1987;16:584-590.
VII. Maleville J, Alain Taïeb A. Pigmentary demarcation lines as markers of neural development. Arch Dermatol 1997;133:1459.
VIII. Bukhari IA. Effective treatment of Futcher’s lines with Q-switched alexandrite laser. J Cosmet Dermatol 2005;4:27-28.
IX. Ustuner P, Bedir R. Case of recurrent type B pigmentary demarcation lines in a pregnant woman. Asian J Dermatol2015;7:13-16.
X. Gupta LK, Srivastava A, Khare AK, Mittal A, et ál. Type B pigmentary demarcation lines.Indian Dermatol Online J2016;7:224-225.
XI. Caballero Escuti G, Hernández M, Valente E, Arancibia A, et ál.Melanoma subungueal. Comunicación de tres casos y revisión de la literatura. Dermatol Argent 2013;19:183-187.
XII. Henderson AL. Skin variations in blacks. Cutis 1983;32:376-377.
XIII. Bonnecaze AK, Willeford W. Keratosis punctata of the palmar creases in a 68-years-old African-American man. BMJ Case Reports 2016; 2016.
XIV. Eisen D. Disorders of pigmentation in the oral cavity. Clin Dermatol 2000;18:579-587.
XV. Marcoval J, Notario J, Martín-Sala S, Figueras I. Pigmentación de las papilas fungiformes linguales. A propósito de dos casos. Actas Dermosifiliogr 2011;102:739-740.
XVI. Madani FM, Kuperstein AS. Normal variations of oral anatomy and common oral soft tissue lesions: evaluation and management. Med Clin North Am 2014;98:1281-1298.
XVII. Leung AK, Barankin B. Pearly penile papules. J Pediatr2014;165:409.
XVIII. Kelly AP. Chapter 13: Nuances in skin of color, en: Kelly AP, Taylor SC. Dermatology for skin of color. McGraw-Hill, Nueva York, 2009:78-84.
XIX. Gledhill K, Rhodes LE, Brownrigg M, Haylett AK, et ál. Prostaglandin-E2 is produced by adult human epidermal melanocytes in response to UVB in a melanogenesis- independent manner. Pigment Cell Melanoma Res 2010;23:394-403.
XX. Starner RJ, McClelland L, Abdel-Malek Z, Fricke A, et ál. PGE(2) is a UVR-inducible autocrine factor for human melanocytes that stimulates tyrosinase activation. Exp Dermatol 2010;19:682-684.
XXI. Morelli JG, Norris DA. Influence of inflammatory mediators and cytokines on human melanocyte function. J Invest Dermatol1993;100:191S-195S.
XXI.. Schiller M, Metze D, Böhm M. Idiopathic guttate hypomelanosis. Hautarzt 1997;48:662-665.
XXIII. Yashar S, Haley J. Chapter 14: Skin lesions: Normal and pathologic, en: Kelly AP, Taylor SC. Dermatology for skin of color. McGraw-Hill, Nueva York, 2009:85-91.
XXIV. Puigdemont GS, Viscasillas XB, López-Reynals RS, Vinardell MI. Aspectos clínicos específicos de las dermatosis en razas pigmentadas. Piel 2003;18:313-319.
XXV. Grimes PE, Arora S, Minus HR, Kenney JA Jr. Dermatosis papulosa nigra. Cutis 1983;32:385-386, 392.
XVI. Tawfik A, Osman MA, Rashwan I. A novel treatment of acne keloidalis nuchae by long-pulsed alexandrite laser. DermatolSurg 2018;413-420.
XXVII. Ogunbiyi A. Acne keloidalis nuchae: prevalence, impact, and management challenges. Clin Cosmet Investig Dermatol 2016; 9:483-489.
XVIII. Verma SB, Wollina U. Acne keloidalis nuchae; another cutaneous symptom of metabolic syndrome, truncal obesity and impending overt diabetes mellitus. Am J Clin Dermatol 2010;11:433-436.
XXIX. Gray J, McMichael AJ. Pseudofolliculitis barbae: understanding the condition and the role of facial grooming. Int J Cosmet Sci2016;38 Suppl 1:24-27.
XXX. Sehgal VN, Srivastava G. Fixed drug eruption (FDE): changing scenario of incriminating drugs. Int J Dermatol 2006;45:897-908.
XXXI. Jacyk WK. Dermatosis corrientes en pacientes africanos de raza negra (I). Actas Dermosifiliogr 1998;89:291-303.
XXXII. Huang C, Murphy GF, Akaishi S, Ogawa R. Keloids and hypertrophic scars: update and future directions. Plast Reconstr Surg Glob Open 2013;1:e25.
Downloads
Published
Issue
Section
License
Copyright (c) 2018 Argentine Society of Dermatology

This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
El/los autor/es tranfieren todos los derechos de autor del manuscrito arriba mencionado a Dermatología Argentina en el caso de que el trabajo sea publicado. El/los autor/es declaran que el artículo es original, que no infringe ningún derecho de propiedad intelectual u otros derechos de terceros, que no se encuentra bajo consideración de otra revista y que no ha sido previamente publicado.
Le solicitamos haga click aquí para imprimir, firmar y enviar por correo postal la transferencia de los derechos de autor